整形外科
当整形外科の特徴は、
- 患者本位の治療を実施、
- 小児疾患を除く、あらゆる運動器疾患(上肢、下肢領域疾患)の治療に対応、
- 筋肉や靱帯への侵襲を最小限にした人工関節手術、並びに最小侵襲内視鏡手術(肉体的に負担が軽い手術)を実施、
している点です。
上肢(手・肘・肩)
国際医療福祉大学市川病院上肢グループでは、日本手外科学会認定手外科専門医(新井健教授)が中心となり、手・肘・肩の疾患を対象に診療を行っています。対応する疾患は下記のように多岐に渡りますが、中でも骨折・靭帯損傷・腱損傷などの外傷一般、末梢神経障害、関節リウマチの外科治療、関節鏡手術(手・肘)、を特に得意としています。
- 変性疾患
- 末梢神経障害(手根管症候群・肘部管症候群・ギオン管症候群)
腱鞘炎(ばね指・ ド・ケルバン病
関節リウマチ(指・手・肘)
変形性関節症(指・手・肘)
手関節不安定症・三角線維軟骨複合体損傷
デュプイトラン拘縮 など - 外傷
- 手指・手関節の骨折(骨性マレット(槌指)、橈骨遠位端骨折、舟状骨骨折など)
肘周囲骨折(尺骨肘頭骨折、上腕骨遠位端骨折、上腕骨通顆骨折など)
肩周囲骨折(上腕骨近位部骨折など)
腱損傷 (新鮮損傷、陳旧性損傷)
靭帯損傷(新鮮損傷、陳旧性損傷)
神経損傷(新鮮損傷、陳旧性損傷) など
当科での代表的な疾患と手術方法をご紹介致します。
膝・股関節
膝・股関節については、関節外科を専門とする医師が治療を行っています。変形性関節症や関節リウマチなどの疾患から、前十字靭帯(ACL)損傷や半月板損傷、大腿骨頸部骨折などの外傷まで幅広く対応しています。
2021年4月に病院長に就任した大谷俊郎医師の専門は、膝関節外科、関節のバイオメカニクスおよびスポーツ整形外科であり、人工関節置換手術や関節鏡下靭帯再建術を行っています。慶應義塾大学医学部スポーツ医学総合センターでの診療(外来・手術)に携わるなど、スポーツ医学の知識も豊富です。足首からつま先までの領域についても、専門性の高い医療を行い、対応する足の疾患はスポーツ関連疾患や変性疾患、外傷性疾患など多岐にわたっています。
- 変性疾患
- 変形性股関節症
大腿骨頭壊死症
変形性膝関節症
大腿骨内側顆骨壊死症
関節リウマチ
タナ障害
鵞足炎 など - 外傷
- 膝前十字・後十字靭帯損傷
膝内側・外側半月板損傷
膝蓋骨脱臼
大腿骨近位部(頸部、転子部)骨折
脛骨高原骨折 など
当科での代表的な疾患と手術方法をご紹介致します。
外反母趾
外反母趾については、3,000例を超える手術実績がある第一人者であり、外反母趾に対する手術の効果と限界について熟知している須田康文病院長が診療を行います。
外反母趾の症状
外反母趾とは、足の母指(親指・母趾)が隣の指(第2趾)の方に「くの字」に曲がり、付け根の関節の内側が突出する変形で、はじめはその突き出した部分が靴に当たるなどして炎症を起こし痛みを生じます。症状がひどくなると、足の裏が痛くなったり、母指以外の指の変形や痛みをきたし、靴を履いていなくても痛みを感じるようになります。
適切な予防や治療により、外反母趾の症状を軽くしたり進行を防ぐことができます。
外反母趾の原因
外反母趾の原因には、加齢、女性、遺伝などの体質的要素と、先の細い靴やハイヒールなど前足に負担のかかる靴の着用があげられます。
母指が第2趾に対して長かったり、扁平足も外反母趾のきっかけとなります。
外反母趾が小児期から生じている場合もありますが、多くは中年期に発症し、これには年齢による筋力低下や靭帯のゆるみなどが関与します。
外反母趾の診断
外反母趾は、母趾の変形や痛みの程度で診断します。症状は母指以外にも及ぶことがあるため、どの場所に痛みがあるか、靴を履いているときだけの痛みか、裸足でも痛むか、ほかの指に変形がないか、足の裏にタコができていないかなど、足全体の状態を丁寧に診察し、治療方法を決めていきます。
外反母趾の治療
外反母趾の治療には、保存療法と手術があります。保存療法では、履き物選び、外反母趾体操(足の指の体操)、装具の装着などがあります。症状が改善しない場合は手術が必要になることがあります。
外反母趾の手術「DLMO法」
「DLMO(デルモ)法」は、外反母趾の手術方法の一つで、軽度から中等度の外反母趾に対して適用される術式で、親指の付け根の骨を切り、変形を修正し、ピンで固定するシンプルな方法で、手術時間も短く、術後の痛みも比較的少ないため、患者様の負担が小さい手術となります。
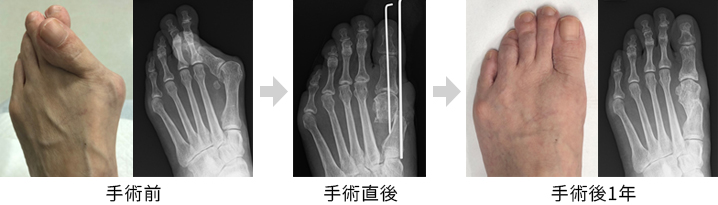
DLMO法での手術実績
| 2022年度 | 116 |
|---|---|
| 2023年度 | 141 |
| 2024年度 | 89 |
骨粗しょう症
骨粗しょう症による疾患や症状にも、専門医が診察を行っています。
身体の中の骨は同じように見えても、新たにつくられること(骨形成)と溶かして壊されること(骨吸収)を繰り返しています。
骨粗しょう症は、このバランスが崩れることで起こり、骨がスカスカになってきます。
骨粗しょう症は圧倒的に女性、特に閉経後の女性に多くみられ、女性ホルモンの減少や老化とかかわりが深いと考えられています。骨粗しょう症になっても、痛みはないのが普通です。しかし、転ぶなどのちょっとしたはずみで骨折しやすくなります。骨折が生じやすい部位は、せぼね(脊椎の圧迫骨折)、手首の骨、太ももの付け根の骨(大腿骨頸部骨折)などです。骨折が生じると、その部分が痛くなり動けなくなります。
また、背中や腰が痛くなった後に、丸くなったり身長が縮んだりします。治療は、内服薬や注射(副甲状腺ホルモン製剤等)などによる治療を行います。骨折した場合は、それに応じた治療が必要です。